Содержание
3.2. Расчет дефицита электролитов
Для расчета
дефицита электролитов и количества
растворов, необходимых для их коррекции,
нужно знать эквивалентные отношения
наиболее значимых химических соединений:
Натрий
– 1 мэкв = 1 ммоль = 23,0 мг, 1г = 43,5 ммоль.
Калий
– 1 мэкв = 1 ммоль = 39,1 мг, 1 г = 25,6 ммоль.
Кальций
– 1мэкв = 0,5 ммоль, 1 ммоль = 40,0 мг, 1 г = 25
ммоль.
Магний –
1 мэкв = 0,5 ммоль, 1ммоль = 24,4 мг, 1 г = 41
ммоль.
Хлор
– 1 мэкв = 1 ммоль = 35,5 мг, 1 г = 28,2 ммоль.
Гидрокарбонат
– 1 мэкв = 1
ммоль = 61,0 мг, 1 гр = 16,4 ммоль.
Натрия хлорид
– 1 г NaCl
содержит 17,1 ммоль натрия и 17,1 ммоль
хлора, 58 мг NaCl
содкржит 1 ммоль натрия и 1 ммоль хлора,
1 г NaCl
содержит 400 мг натрия и 600 мг хлора.
Калия хлорид
– 1 г KCl
содержит 13,4 ммоль калия и 13. 4 ммоль хлора,
4 ммоль хлора,
74,9 мг KCl
содержит 1 ммоль калия и 1 ммоль хлора,
1 г KCl
содержит 520 мг калия и 480 мг хлора.
Натрия гидрокарбонат
– 1 г гидрокарбоната натрия (NaHCO3)
содержит 11,9 ммоль натрия и 11,9 ммоль
гидрокарбоната, 84 NaHCO3
содержит 1 ммоль натрия и 1 ммоль
гидрокарбоната.
Дефицит любого
электролита в моль/л можно рассчитать
по универсальной формуле.
Д (моль/л) = М ∙
0,2 ∙ (K1
– K2)
где: Д – дефицит
электролита,
М – масса больного
(кг),
K1
– нормальное содержание ионов в плазме
(моль/л),
К2
– содержание иона в плазме больного
(моль/л).
Расчет количества
раствора электролита (V)
в мл, необходимого для введения с целью
коррекции, производится по формуле:
V
= А ∙ Д (дефицит электролита в моль/л)
где: А – коэффициент
(количество данного раствора, содержащего
1 ммоль аниона или катиона):
3% | 10% |
7,5% | 2% |
10% | 5% |
5,8% | 10% |
25% |
Существуют и
другие расчетные формулы, позволяющие
сразу определить необходимый объем
стандартных растворов для коррекции
нарушений электролитного обмена
(А.П. Зильбер, 1982).
При внеклеточном
дефиците калия:
3% KCl
(мл) = 0,5 ∙ масса (кг) ∙ (5 – К пл.)
При внутриклеточном
дефиците калия:
3% KCl
(мл) = 0,5 ∙ масса (кг) ∙ (115 – К эр.)
При внеклеточном
дефиците кальция:
10%CaCl2
(мл) = 0,11 ∙ масса (кг) ∙ (0,5 – Са пл.)
При внеклеточном
дефиците кальция:
10%CaCl2
(мл) = 0,22 ∙ масса (кг) ∙ (0,75 – Са эр.)
При внеклеточном
дефиците натрия:
10% NaCl
(мл) = 0,12 ∙ масса (кг) ∙ (142 – Na
пл. )
)
При внутриклеточном
дефиците натрия:
10% NaCl
(мл) = 0,23 ∙ масса (кг) ∙ (20 – Na
эр.)
При внеклеточном
дефиците магния:
25%MgSO4
(мл) = 0,05 ∙ масса (кг) ∙ (2,5 – Mg
пл.)
При внутриклеточном
дефиците магния:
25%MgSO4
(мл) = 0,1 ∙ масса (кг) ∙ (5,2 – Mg
эр.)
Суточная потребность
организма в воде?:
10-15 мл/кг массы
тела.15-20 мл/кг массы
тела.30-40 мл/кг массы
тела.40-50 мл/кг массы
тела
Сколько воды
выделяется через кожу и легкие?:
500 мл/сут.

750 мл/сут.
1000 мл/сут.
1500 мл/сут.
Какой процент от
массы тела приходится на внутрисосудистый
сектор?:
3,7%.
4,5%.
5,5%.
6,2%.
При каком
систолическом артериальном давлении
полностью прекращается почечная
фильтрация?:
100 мм рт.ст.
80 мм рт.ст.
60 мм рт.ст.
50 мм рт.ст
Какое КОД в
артериальном конце капилляра?:
17-20 мм рт.ст.
20-22 мм рт.ст.
22-24 мм рт.
 ст.
ст.28-30 мм рт.ст.
Наиболее частые
причины гиперкалиемии?:
ОПН и при массивном
выходе иона из клетки: травма, гемолиз
эритроцитов, ожоги, возможно при
судорогах и гипертермии.ОПН, дегидратация
гипервентиляция, гипертермия,
отравлениях, сепсисе.Травме, судорогах,
гипергидротации, сепсисе.
При какой
концентрации хлора в сыворотке крови
развивается хлорепривная уремия?:
<120
ммоль/л.<100
ммоль/л.<90
ммоль/л.<80ммоль/л.
Жажда возникает
при дефиците?:
более 1,5 л
внутрисосудистой жидкости.
более 1 л
внутриклеточной жидкости.более 2 л
внутриклеточной жидкости.более2,5 л
внутрисосудистой жидкости.
Основным лечением
при гипертонической гипергидротации
является:
Использование
белковых препаратов и растворов глюкоза
совместно с диуретиками.Использование
гипертонических солевых растворов,
коллоидов.Использование
диуретиков, гипертонических растворов,
белковых препаратов, глюкозы.
ГИПЕРКАЛИЕМИЯ В ПРАКТИКЕ ТЕРАПЕВТА — «ИнфоМедФармДиалог»
Skip to content
ГИПЕРКАЛИЕМИЯ В ПРАКТИКЕ ТЕРАПЕВТА
ГИПЕРКАЛИЕМИЯ В ПРАКТИКЕ ТЕРАПЕВТА
Калий играет важную роль в поддержании нормальной работы клеток.
Его концентрация в клетках в десятки раз больше, чем во внеклеточном пространстве, что необходимо для создания потенциала действия и передачи электрических импульсов.
Регуляторные механизмы обеспечивают поддержание концентрации калия в крови в узких пределах – от 3,5 до 5,0 ммоль/л. Здоровый организм может компенсировать избыток или недостаток калия в пище. Но если мы говорим о пациенте, к примеру, получающем некоторые лекарственные препараты и/или имеющем заболевания почек, то могут наблюдаться серьезные отклонения уровня калия от нормальных значений. И если гипокалиемия достаточно просто поддается коррекции, то гиперкалиемия представляет большую проблему.
Смертельно опасное нарушение
Гиперкалиемия – независимый фактор риска смерти госпитализированных пациентов. В целом около 10% пациентов в стационарах имеют повышенную концентрацию калия в крови. Уровень опасности этого электролитного нарушения иллюстрирует метаанализ, в который было включено более 1,2 млн человек, период наблюдения составил в среднем 6,9 лет (Kovesdy C. P. и др., 2018). Авторы сделали вывод, что даже незначительное повышение или понижение концентрации калия в сыворотке крови увеличивает риск смерти от всех причин, в том числе и от сердечно‑сосудистых заболеваний (рис. 1). В этой связи представляется важной оценка уровня калия у пациентов, которые получают терапию петлевыми диуретиками – ведь, по некоторым данным, распространенность гипокалиемии достигает 20% среди всех пациентов, попавших в клиники. Настороженность в отношении гипокалиемии позволяет вовремя начать терапию калийсодержащими препаратами или сменить/добавить к терапии калийсберегающие диуретики. В случае же с гиперкалиемией коррекция состояния пациента – задача довольно сложная.
P. и др., 2018). Авторы сделали вывод, что даже незначительное повышение или понижение концентрации калия в сыворотке крови увеличивает риск смерти от всех причин, в том числе и от сердечно‑сосудистых заболеваний (рис. 1). В этой связи представляется важной оценка уровня калия у пациентов, которые получают терапию петлевыми диуретиками – ведь, по некоторым данным, распространенность гипокалиемии достигает 20% среди всех пациентов, попавших в клиники. Настороженность в отношении гипокалиемии позволяет вовремя начать терапию калийсодержащими препаратами или сменить/добавить к терапии калийсберегающие диуретики. В случае же с гиперкалиемией коррекция состояния пациента – задача довольно сложная.
В зоне высокого риска
Анна Симбирцева, ассистент кафедры пропедевтики внутренних болезней педиатрического факультета ФГБАУ РНИМУ им. Н.И. Пирогова Минздрава России, к.м.н.
Принято разделять гиперкалиемию по степеням: при тяжелой гиперкалиемии концентрация калия в крови выше 6,5 ммоль/л, при умеренной – от 5,5 ммоль/л до 6,5 ммоль/л.
Кто же из пациентов, постоянно наблюдающихся у терапевта или врача общей практики, находится в зоне высокого риска развития гиперкалиемии? Существует несколько распространенных фенотипов.
Пациенты с артериальной гипертонией, распространенность которой в России – 43 млн человек. Их можно разделить на 3 группы. Первая – молодые пациенты до 65 лет с целевым уровнем САД ниже чем 130 мм рт.ст., но не ниже чем 120 мм рт. ст., достижение которого обычно производится за счет титрации дозы иАПФ. Вторая группа – пациенты 65–80 лет с целевым уровнем САД ниже чем 140 мм рт.ст., но не ниже чем 130 мм рт.ст. И, наконец, третья – пациенты старше 80 лет с целевым уровнем ДАД 80 мм рт.ст.
Достижение целевых значений САД и ДАД у пожилых пациентов, как правило, требует титрации иАПФ и сартанов. Необходимо помнить, что любой пациент в период титрации дозы, увеличения дозы комбинированных препаратов может быть угрожаем в отношении развития гиперкалиемии.
Пациенты с абдоминальным ожирением, то есть те мужчины, у которых отношение обхвата талии (ОТ) к обхвату бедер (ОБ) более 0,9, и женщины, у которых ОТ/ОБ более 0,85. Большое количество жира в брюшной полости, сальник, который может достигать веса 12–17 кг, – факторы, ведущие к изменению гормонального профиля. Как правило, это пациенты с метаболическим синдромом, и врач будет выбирать иАПФ в составе комплексного лечения.
Большое количество жира в брюшной полости, сальник, который может достигать веса 12–17 кг, – факторы, ведущие к изменению гормонального профиля. Как правило, это пациенты с метаболическим синдромом, и врач будет выбирать иАПФ в составе комплексного лечения.
Пациенты с установленной патологией почек. Снижение почечной функции приводит к снижению выведения калия и риску развития гиперкалиемии.
Пациенты, постоянно получающие такие препараты, как иАПФ, сартаны, калийсберегающие диуретики, нестероидные противовоспалительные средства (НПВС) и сердечные гликозиды. Врачу следует проявить настороженность в отношении пациентов с ХСН и выраженной недостаточностью кровообращения, то есть с фракцией выброса менее 35% или III–IV функциональным классом по Нью‑Йоркской классификации (за 6 минут такие пациенты могут пройти менее 300 и 150 м), а также пожилых пациентов с вероятным снижением СКФ. Пациенты с предиабетом.
Гиперкалиемия – независимый фактор риска смерти госпитализированных пациентов.
Около 10% пациентов в стационарах имеют повышенную концентрацию калия в крови. Даже незначительное повышение или понижение концентрации увеличивает риск смерти от всех причин
При осмотре следует обращать внимание на черный акантоз – бархатистые пигментные пятна на шее, подмышечных впадинах, паховой области (в крупных складках кожи). Основной фактор риска и причина черного акантоза – инсулинорезистентность. В данной группе пациентов в составе медикаментозной поддержки также назначаются иАПФ и сартаны.
Пациенты, получающие оральные антикоагулянты в течение длительного времени. Так, прием варфарина в течение 8 и более лет приводит к кальцинозу мелких сосудов, что непременно сказывается на скорости клубочковой фильтрации, снижая ее.
Диагностика гиперкалиемии
Симптомы гиперкалиемии обычно развиваются при повышении концентрации калия выше 6,5–7 ммоль/л, но более важна скорость увеличения концентрации. Так, пациенты с хронической и тяжелой гиперкалиемией могут не иметь симптомов, а пациенты с быстро развившейся умеренной гиперкалиемией – сообщать о мышечной слабости, «ватных» руках и/или ногах, онемении лица и нарушениях ритма сердца, что подтверждается данными ЭКГ.
Врач должен помнить о том, что довольно распространена и так называемая псевдогиперкалиемия – ложное повышение значений калия из‑за ошибок при сборе образцов крови, обращении с ними или по другим причинам, чаще всего – гемолиз в пробирке (при этом калий из разрушенных клеток попадает в плазму), слишком большое время наложения жгута или даже слишком сильное сжатие кулака пациентом. Также уровень калия может быть ложно повышен у пациентов с лейкоцитозом и/или тромбоцитозом. Так, концентрация калия по данным лаборатории может достигать 9 ммоль/л, но пациент при этом ни на что не жалуется, ЭКГ интактна. Перед началом агрессивного лечения гиперкалиемии следует подтвердить диагноз, особенно в случаях, когда не выявлены причины повышения уровня калия. Гиперкалиемия развивается вследствие почечной недостаточности, массивного разрушения клеток (рабдомиолиз, гемолиз, метаболический ацидоз, диабетический кетоацидоз и др.), избыточного внутривенного введения калия у пациентов без патологии почек, например, препаратов с высоким содержанием калия, или у пациентов на полном парентеральном питании, или после массивного переливания компонентов крови и т. д.
д.
Изменения на ЭКГ при гиперкалиемии включают: уменьшение вольтажа зубца Р вплоть до его исчезновения, удлинение интервала РQ, увеличение вольтажа зубца R, расширение комплекса QRS, высокий симметричный («пикообразный») зубец Т. Типичные изменения ЭКГ, встречающиеся при различных значениях калия, приведены на рис. 2. Однако важно помнить о том, что скорость увеличения концентрации калия в крови имеет важное значение – изменения ЭКГ могут появляться и при меньших значениях, если процесс идет стремительно. Но и при хронической гиперкалиемии ЭКГ может выглядеть относительно нормальной.
Дополнительные тесты для определения причины гиперкалиемии могут включать в себя исследование уровней креатинина и мочевины, расчет скорости клубочковой фильтрации, анализы мочи для выявления патологии почек; общий анализ крови для определения уровня лейкоцитов и тромбоцитов; анализ на уровень глюкозы, газы крови и КЩС при подозрении на метаболический ацидоз или кетоацидоз; ЛДГ, КФК, КФК‑МВ, билирубин при подозрении на гемолиз и рабдомиолиз; также важно знать концентрацию кальция в крови, так как его дефицит может усугубить нарушения ритма сердца.
Лечение гиперкалиемии
Срочность лечения гиперкалиемии зависит от наличия или отсутствия симптомов и признаков гиперкалиемии при проведении инструментальных обследований, степени повышения уровня калия и причины гиперкалиемии (рис. 3).
Неотложная коррекция гиперкалиемии проводится в отделении реанимации и интенсивной терапии и включает в себя внутривенное введение глюконата кальция, инсулина и глюкозы. При необходимости прибегают к гемодиализу, назначению ингаляционных бета‑агонистов, а в случае гиперволемии используют петлевые диуретики.
К ситуациям гиперкалиемии, не требующим немедленного вмешательства, относят все те, что не подходят под вышеописанные критерии. Терапевтический подход в этой ситуации включает ограничение употребления калия с пищевыми продуктами, отмену некоторых лекарственных препаратов, назначение петлевых и тиазидных диуретиков и ионообменных смол.
В среднем сбалансированная разнообразная диета с большим содержанием овощей и фруктов может обеспечить употребление 4,5–4,7 г калия в день. В истории человечества есть вехи, когда предположительно потребление калия было значительно выше, и сегодня приверженцы палео‑диеты могут получать до 12 г калия в день без тяжелых последствий благодаря способности почек выводить избыток калия. Если физиологические механизмы выведения калия, в первую очередь почки, работают адекватно, то это не опасно.
В истории человечества есть вехи, когда предположительно потребление калия было значительно выше, и сегодня приверженцы палео‑диеты могут получать до 12 г калия в день без тяжелых последствий благодаря способности почек выводить избыток калия. Если физиологические механизмы выведения калия, в первую очередь почки, работают адекватно, то это не опасно.
Пациенту с заболеванием почек и CКФ ниже 45 мл/мин/1,73 м2 нужно советовать контролировать уровень потребляемого калия и не превышать значение 3 г в сутки. Если СКФ ниже 30 мл/мин/1,73 м2, то рекомендуемое количество калия в сутки – менее 2 г.
Информацию о содержании калия в различных продуктах легко можно найти в интернете. Очень много калия содержится в кофе – более 100 мг в одной чашке. То есть если вы пьете 5 чашек кофе в день, то должны понимать, что только этот напиток дает вам около 10–15% суточной нормы калия, а для пациента, которому рекомендовано придерживаться диеты с низким содержанием калия, – это уже четверть суточной дозы (25%).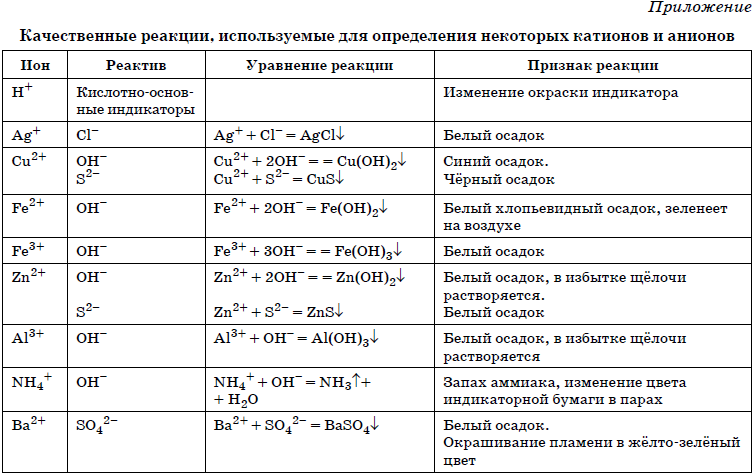
Для профилактики сердечно‑сосудистых заболеваний рекомендовано 400 г овощей и фруктов в день. Но необходимо помнить, что эти продукты богаты калием, поэтому важно обращать внимание на то, какие овощи и фрукты употребляет пациент и как он их готовит. Существует способ снизить количество калия в овощах – выщелачивание.
В зоне высокого риска: пациенты с артериальной гипертонией; абдоминальным ожирением; с патологией почек; с предиабетом; пациенты, постоянно получающие иАПФ, сартаны, калийсберегающие диуретики, НПВС и сердечные гликозиды, длительно – оральные антикоагулянты
Этапы процесса обозначены на рис. 4, однако следует помнить о том, что после выщелачивания в овощах все равно остается достаточно калия, поэтому такие продукты не следует употреблять ежедневно. Нужно рассказывать пациентам о том, что лучше включать в рацион разнообразные продукты в умеренных количествах, что очень важен размер порции и расчет содержания калия необходимо производить не на единицу объема, а на порцию. Пациентам, ограничивающим потребление калия, следует сливать жидкость из консервированных фруктов и овощей, промывать их проточной водой. Также внимательно нужно относиться к заменителям соли, поскольку большинство из них содержат излишнее количество калия.
Пациентам, ограничивающим потребление калия, следует сливать жидкость из консервированных фруктов и овощей, промывать их проточной водой. Также внимательно нужно относиться к заменителям соли, поскольку большинство из них содержат излишнее количество калия.
Катионообменные смолы
Катионообменные смолы, одобренные для коррекции гиперкалиемии, содержат ионы натрия или кальция. При пероральном приеме ионы, содержащиеся в смоле, обмениваются на ионы калия, которые выводятся из организма через желудочно‑кишечный тракт. При снижении СКФ к процессу выведения калия из организма подключается кишечник, при использовании катионообменных смол калий выводится еще эффективнее.
Гиперкалиемия, требующая неотложного вмешательства:
клинические проявления и/или изменения ЭКГ
концентрация калия в сыворотке > 6,5 ммоль/л
концентрация калия в сыворотке > 5,5 ммоль/л и почечная недостаточность и/или продолжающийся гемолиз/рабдомиолиз или поступление калия в организм (например вследствие массивного желудочно‑кишечного кровотечения)
При применении в терапии натриевых катионообменных смол натрий остается в организме, что вызывает задержку жидкости и неблагоприятно сказывается на лечении пациентов с ХСН и ХБП.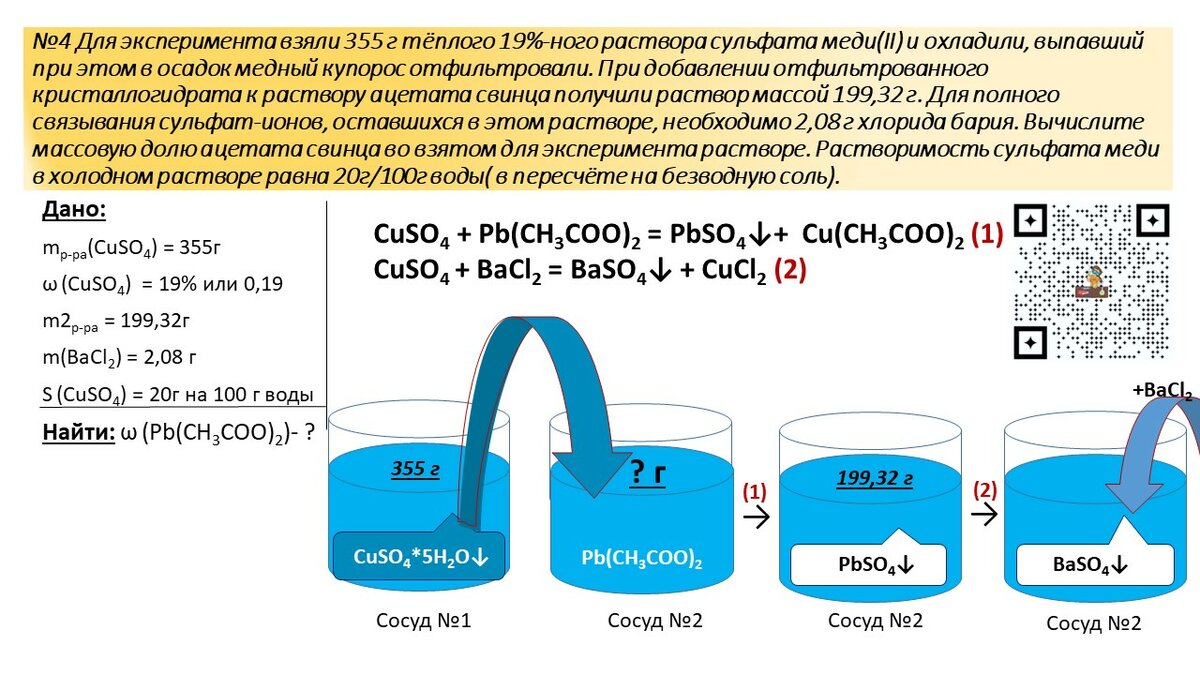 Этого эффекта позволяет избежать назначение смол, содержащих кальций, при этом нежелательные эффекты со стороны ЖКТ, конечно, отмечаются, но их количество невелико. Также следует быть внимательными к снижению уровня магния в крови, но в основном пациенты довольно легко переносят прием этих препаратов.
Этого эффекта позволяет избежать назначение смол, содержащих кальций, при этом нежелательные эффекты со стороны ЖКТ, конечно, отмечаются, но их количество невелико. Также следует быть внимательными к снижению уровня магния в крови, но в основном пациенты довольно легко переносят прием этих препаратов.
В России пока зарегистрирован один препарат этой группы. Возможно, в ближайшие годы представленность кальциевых смол расширится. Так, с 2015 года FDA одобрило использование препарата патиромер (сорбитекс кальция патиромер) – катионнообменного полимера, который связывает ионы калия в желудочно‑кишечном тракте (затем они выводятся с калом) и высвобождает ионы кальция.
Этапы выщелачивания для снижения количества калия в овощах:
Вымыть и нарезать сырые овощи тонкими ломтиками. Овощи с кожурой, такие как картофель, морковь, свекла, брюква, перед нарезкой следует очистить от кожуры.
Промыть нарезанные овощи теплой водой.

Замочить овощи как минимум на два часа или на ночь.
Следует использовать большое количество несоленой теплой воды (10 частей на 1 часть овощей). По возможности следует менять воду каждые 4 часа. Слить воду.
Снова промыть овощи теплой водой.
Готовить овощи любым способом, при варке использовать большое количество несоленой воды (5 частей на 1 часть овощей). Слить воду после варки.
Таким образом, вода не будет задерживаться в организме пациента – это не свойственно ионам кальция (в отличие от катионов натрия), то есть патиромер будет препаратом выбора у пациентов с ХСН, ХБП или у тех, у кого мы боремся с отечным синдромом. Патиромер снижает концентрацию калия в сыворотке крови на 1 ммоль/л уже через неделю. Если пациент имел гиперкалиемию умеренной степени (5,5–6,5 ммоль/л), терапия патиромером позволяет достичь нормальных значений калия в короткие сроки.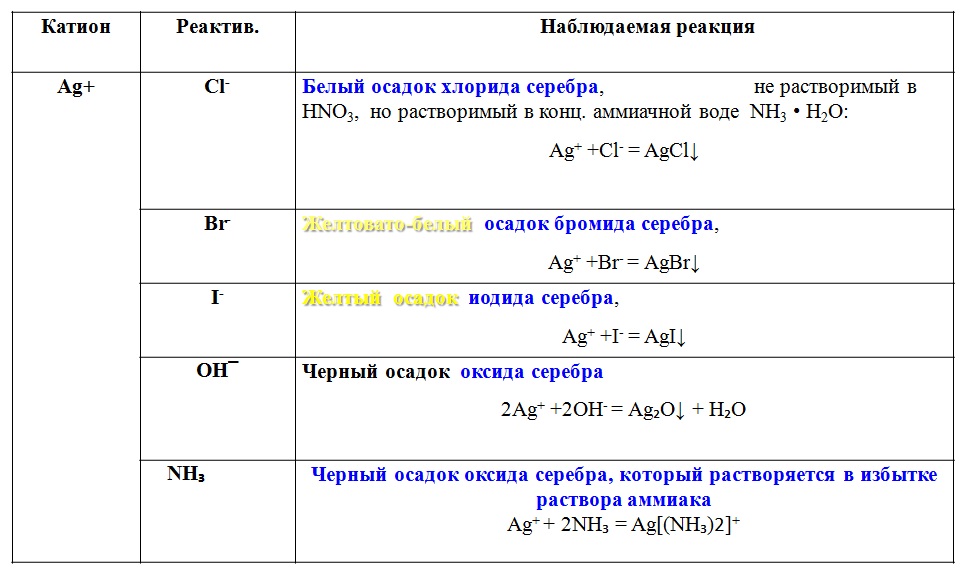 Использование патиромера дает возможность не отказываться от терапии иАПФ и сартанами, сохраняя прежние дозировки, а также позволяет врачу выиграть время для титрации иАПФ или сартанов в целях безопасности риска развития гиперкалиемии у пациента. Это крайне важно потому, что иАПФ и сартаны эффективны с точки зрения снижения смертности и повторных госпитализаций только тогда, когда пациент получает максимально переносимые дозы.
Использование патиромера дает возможность не отказываться от терапии иАПФ и сартанами, сохраняя прежние дозировки, а также позволяет врачу выиграть время для титрации иАПФ или сартанов в целях безопасности риска развития гиперкалиемии у пациента. Это крайне важно потому, что иАПФ и сартаны эффективны с точки зрения снижения смертности и повторных госпитализаций только тогда, когда пациент получает максимально переносимые дозы.
Nataliya2021-05-24T15:35:40+03:00
Page load link
Go to Top
Гипокалиемия – Расчет восполнения запасов калия
ОПРЕДЕЛЕНИЕ
Гипокалиемия определяется как уровень калия в сыворотке менее 3,5 ммоль/л.
Нормальный уровень = 3,5-5,5 ммоль/л.
Встречается более чем у 20% пациентов.
Пациенты обычно бессимптомны, но могут возникать тяжелые аритмии и рабдомиолиз. Неспецифические жалобы включают легкую утомляемость и слабость скелетных мышц.
Предпочтительным методом замены является оральный путь, но иногда это невозможно. Статья ниже даст вам представление о том, как рассчитать количество KCl, которое нужно дать И.В.
1) Дефицит калия в ммоль рассчитывается следующим образом:
K дефицит (ммоль) = (K нормальный нижний предел — K измеренный ) x кг массы тела x 0,4
9001 0 2) Суточный калий потребность составляет около 1 ммоль/кг массы тела.
3) 13,4 ммоль калия содержится в 1 г KCl. (молекулярная масса KCl = 39,1 + 35,5 = 74,6)
Предположим, у нас есть бессимптомный пациент весом 70 кг с уровнем калия в сыворотке 3,0 ммоль/л, и он не принимает перорально, но имеет адекватный диурез, мы поступаем таким образом.
1) Дефицит калия в ммоль = (3,5 — 3,0) x 70 x 0,4 = 14 ммоль
2) Суточная потребность калия = 1 x 70 = 70 ммоль
3) Общая потребность = 14+70 = 84 ммоль = (84 /13.4) = 6,3 г KCl
Следовательно, мы можем дать пациенту 1,0 г KCl (около 13 ммоль K+) в 500 мл физиологического раствора (N/S) каждые 4 часа и переоценить уровень калия в сыворотке через 1 день. Таким образом, примерно через 24 часа мы дали пациенту примерно (24/4 = 6 пинтов раствора N/S, общее количество введенного KCl = 6,0 г, т.е. около 80 ммоль K+). Теперь, если на следующий день он по-прежнему ничего не принимает внутрь и по-прежнему присутствует некоторая степень гипокалиемии, мы можем повторить приведенные выше расчеты, чтобы найти его новую общую потребность и соответствующим образом скорректировать дозировку.
Таким образом, примерно через 24 часа мы дали пациенту примерно (24/4 = 6 пинтов раствора N/S, общее количество введенного KCl = 6,0 г, т.е. около 80 ммоль K+). Теперь, если на следующий день он по-прежнему ничего не принимает внутрь и по-прежнему присутствует некоторая степень гипокалиемии, мы можем повторить приведенные выше расчеты, чтобы найти его новую общую потребность и соответствующим образом скорректировать дозировку.
Но, если у нас есть пациент с симптомами или кто-то с изменениями на ЭКГ , то лучше ввести 20 ммоль K+ в 50 мл N/S с помощью шприцевого дозатора в течение часа через центральную катетеризацию, а затем повторно проверить уровень калия в сыворотке. через 1-2 часа после завершения инфузии. В крайних случаях мы можем даже увеличить до 40 ммоль К+ в час.
1) Никогда не вводите калий в/м или быстрое внутривенное введение
2) Никогда не вводите более 1,5 г KCl или 20 ммоль K+ в течение 1 часа без непрерывного монитора ЭКГ.
3) Не добавляйте раствор KCl просто в подвесной мешок для внутривенных вливаний. Полностью переверните его примерно 10 раз, чтобы обеспечить правильное перемешивание.
4) 1 таблетка Slow K дает около 8 ммоль калия.
5) 10 мл сиропа KCl = 20 ммоль K+.
6) Периферические вены повреждаются при концентрации калия более 30 ммоль/л, т.е. 1,1 г KCl/500 мл раствора для внутривенных инфузий. Для более высоких концентраций предпочтительны центральные линии.
7) Гипокалиемия связана с гипомагниемией, а тяжесть гипокалиемии коррелирует с аналогичной степенью гипомагниемии. Замена магния обычно должна сопровождаться восполнением запасов калия. Если пациент не получает по крайней мере 0,5 г/час сульфата магния вместе с заменой калия, калий не будет перемещаться внутри клетки, и пациент будет терять калий с экскрецией.
8) Для коррекции значительного дефицита калия может потребоваться несколько дней. Пероральная и внутривенная заместительная терапия могут происходить одновременно.
9) Мониторинг уровня калия в плазме как показатель общего содержания калия в организме подобен оценке размера айсберга по его верхушке, поскольку только 2% общего содержания калия в организме находится внеклеточно. Поэтому следует проводить повторные измерения уровня калия в сыворотке. У взрослого человека среднего телосложения с нормальным уровнем K+ в сыворотке 4 мЭкв/л общий дефицит K+ в организме составляет 200–400 мЭкв, чтобы вызвать снижение уровня K+ в плазме на 1 мЭкв/л.
10) Пожалуйста, оставьте комментарий о том, насколько полезным оказался расчет в вашей клинической практике (если вы когда-либо его использовали).
Дополнительная литература:
Алкогольная болезнь печени – полный обзор
Гипокалиемия – изменения на ЭКГ
Последнее рассмотрение: 1 сентября 2015 г. 5
Кастро Д., Шарма С. Гипокалиемия. StatPearls . Январь 2022 г. [Ссылка QxMD MEDLINE]. [Полный текст].
Zacchia M, Abategiovanni ML, Stratigis S, Capasso G. Калий: от физиологии к клиническим последствиям. Kidney Dis (Базель) . 2 июня 2016 г. (2): 72-9. [Ссылка QxMD MEDLINE].
Харви ТС. Болезнь Аддисона и регуляция калия: роль инсулина и альдостерона. Мед Гипотезы . 2007. 69(5):1120-6. [Ссылка QxMD MEDLINE].
Спат А. Клубочковые клетки — уникальный сенсор внеклеточной концентрации K+. Mol Cell Endocrinol . 2004 г., 31 марта. 217 (1-2): 23-6. [Ссылка QxMD MEDLINE].
Гринли М., Уинго CS, Макдонаф А.А., Юн Дж.Х., Коне BC. Описательный обзор: развитие концепций гомеостаза калия и гипокалиемии. Энн Интерн Мед . май 2009 г. 150:619-625. [Ссылка QxMD MEDLINE].
Энн Интерн Мед . май 2009 г. 150:619-625. [Ссылка QxMD MEDLINE].
Макдонаф А.А., Томпсон С.Б., Юн Дж.Х. Скелетные мышцы регулируют внеклеточный калий. Am J Physiol Renal Physiol . 2002 г., июнь 282 (6): F967-74. [Ссылка QxMD MEDLINE]. [Полный текст].
Макдонаф А.А., Юн Дж.Х. Роль мышц в регуляции внеклеточного [K+]. Семинары по нефрологии . 2005. 25:335-342. [Ссылка QxMD MEDLINE].
Chen D, Li X, Song Q, Hu C, Su F, Dai J и др. Оценка гипокалиемии и клинических характеристик у пациентов с коронавирусной болезнью 2019 г.в Вэньчжоу, Китай. Открытие сети JAMA . 2020 1 июня. 3 (6): e2011122. [Ссылка QxMD MEDLINE]. [Полный текст].
Морено-П. О., Леон-Рамирес Дж. М., Фуэртес-Кеннелли Л., Пердигуэро М., Андрес М. , Гарсия-Наварро М. и др. Гипокалиемия как чувствительный биомаркер тяжести заболевания и потребность в инвазивной механической вентиляции легких при пневмонии, вызванной COVID-19: серия случаев среди 306 средиземноморских пациентов. Int J Infect Dis . 2020 ноябрь 100:449-454. [Ссылка QxMD MEDLINE]. [Полный текст].
, Гарсия-Наварро М. и др. Гипокалиемия как чувствительный биомаркер тяжести заболевания и потребность в инвазивной механической вентиляции легких при пневмонии, вызванной COVID-19: серия случаев среди 306 средиземноморских пациентов. Int J Infect Dis . 2020 ноябрь 100:449-454. [Ссылка QxMD MEDLINE]. [Полный текст].
Баркас Ф., Филиппас-Нтекуан С., Лионтос А., Космиду М., Каламбокис Г., Милионис Х. Многогранная персистирующая гипокалиемия у пациента с коронавирусной болезнью 2019. Intern Med J . 2020 50 октября (10): 1289-1291. [Ссылка QxMD MEDLINE]. [Полный текст].
Чжэн Ю.Ю., Ма Ю.Т., Чжан Ю.Й., Се Х. COVID-19 и сердечно-сосудистая система. Nat Rev Cardiol . 2020 Май. 17 (5): 259-260. [Ссылка QxMD MEDLINE]. [Полный текст].
Пежоуман А., Сингх Н., Сонг З., Нивала М., Эскандари А. , Цао Х. и др. Молекулярная основа фибрилляции желудочков, вызванной гипокалиемией. Тираж . 2015 г., 12 августа. [Ссылка на MEDLINE QxMD].
, Цао Х. и др. Молекулярная основа фибрилляции желудочков, вызванной гипокалиемией. Тираж . 2015 г., 12 августа. [Ссылка на MEDLINE QxMD].
Кранц М.Дж., Мартин Дж., Стиммел Б., Мехта Д., Хейни М.С. Скрининг интервала QTc при лечении метадоном. Энн Интерн Мед . март 2009 г. 150:387-395. [Ссылка QxMD MEDLINE].
Борн-Фронтсберг Э., Рейнке М., Румп Л.С. и др. Сердечно-сосудистые и цереброваскулярные сопутствующие заболевания гипокалиемического и нормокалемического первичного альдостеронизма: результаты немецкого реестра Конна. J Clin Endocrinol Metab . 2009 Апрель 94 (4): 1125-30. [Ссылка QxMD MEDLINE].
Тото А., Такахаши Ю., Кисимото М., Миновада С., Айбе Х., Хасуо К. и др. Первичный альдостеронизм, связанный с тяжелым рабдомиолизом из-за глубокой гипокалиемии. Стажер-медик . 2009. 48:219-223. [Ссылка QxMD MEDLINE].
2009. 48:219-223. [Ссылка QxMD MEDLINE].
Шафи Т., Аппель Л.Дж., Миллер III, Э.Р., Клаг М.Дж. и др. Изменения в сыворотке калия, опосредованные тиазид-индуцированным диабетом. Гипертония . 2008. 52:1022-1029.
Гринфельд Д., Микли Д., Куинлан Д.М., Ролофф П. Гипокалиемия у амбулаторных больных с расстройствами пищевого поведения. Am J Психиатрия . 1995 г., янв. 152(1):60-3. [Ссылка QxMD MEDLINE].
Ситприя В. Изменение водного, электролитного и минерального статуса при тропических болезнях с акцентом на малярию и лептоспироз. Nat Clin Pract Nephrol . 2008 г. 4 февраля (2): 91-101. [Ссылка QxMD MEDLINE].
Капур Р., Мозли Р. Х., Капур Дж. Р. и др. Клиническое решение проблем. Иголка в стоге сена. N Английский J Med . 2009 г., 5 февраля. 360(6):616-21. [Ссылка QxMD MEDLINE].
2009 г., 5 февраля. 360(6):616-21. [Ссылка QxMD MEDLINE].
Лионакис М.С., Самонис Г., Контояннис Д.П. Эндокринно-метаболические проявления инвазивных грибковых инфекций и системная противогрибковая терапия. Mayo Clin Proc . 2008. 83:1046-1060.
Эмироглу М. Применение Микафунгина у детей. Expert Rev Anti Infect Ther . 2011 Сентябрь 9 (9): 821-34. [Ссылка QxMD MEDLINE].
de Wijkerslooth LR, Koch BC, Malingre MM, et al. Опасная для жизни гипокалиемия и накопление лактата после аутоинтоксикации Stacker 2, «мощным средством для похудения». Бр Дж Клин Фармакол . 2008 ноябрь 66(5):728-31. [Ссылка QxMD MEDLINE]. [Полный текст].
Маттеуччи М.Дж., Данен Д.А. Левалбутерол Терапевтическая неудача. Журнал скорой медицинской помощи . 2008. 35:209-211.
2008. 35:209-211.
Амирлак И., Доусон К.П. Синдром Бартера: обзор. QJM . 2000 Апрель 93 (4): 207-15. [Ссылка QxMD MEDLINE].
Бише Д.Г., Фудзивара ТМ. Реабсорбция хлорида натрия — уроки из хлоридных каналов. N Английский J Med . 2004 г., 25 марта. 350(13):1281-3. [Ссылка QxMD MEDLINE].
Naesens M, Steels P, Verberckmoes R и др. Синдромы Барттера и Гительмана: от гена к клинике. Нефрон Физиол . 2004. 96(3):стр.65-78. [Ссылка QxMD MEDLINE].
Конрад М., Фоллмер М., Лемминк Х.Х. и др. Мутации в гене хлоридного канала CLCNKB как причина классического синдрома Барттера. J Am Soc Нефрол . 11(8):1449-59. [Ссылка QxMD MEDLINE].
Камиёси Н., Нозу К. , Урахама Ю., Мацуношита Н., Ямамура Т., Минамикава С. и др. Патогенез гипокалиемии при аутосомно-доминантной гипокальциемии 1 типа. Clin Exp Nephrol . 2015 1 сентября. 19 (4): 525-8. [Ссылка QxMD MEDLINE].
, Урахама Ю., Мацуношита Н., Ямамура Т., Минамикава С. и др. Патогенез гипокалиемии при аутосомно-доминантной гипокальциемии 1 типа. Clin Exp Nephrol . 2015 1 сентября. 19 (4): 525-8. [Ссылка QxMD MEDLINE].
Letz S, Haag C, Schulze E, Frank-Raue K, Raue F, Hofner B, et al. Кальцилитики, производные аминоспирта (NPS-2143) и хиназолинона (ATF936 и AXT914), по-разному смягчают чрезмерную передачу сигналов мутантными кальцийчувствительными рецепторами, вызывая синдром Барттера типа 5 и аутосомно-доминантную гипокальциемию. PLoS One . 2014. 9 (12): e115178. [Ссылка QxMD MEDLINE]. [Полный текст].
Накада Т., Койке Х., Акия Т., Катаяма Т., Кавамата С., Такая К. и др. Синдром Лиддла, необычная форма гипоренинемического гипоальдостеронизма: функциональные и гистопатологические исследования. Дж Урол . 1987 г., апрель 137(4):636-40. [Ссылка QxMD MEDLINE].
Поттер В.З., Тригстад К.В., Хелмер О.М., Нэнси В.Е., Джадсон В.Е. Семейная гипокалиемия, связанная с почечным интерстициальным фиброзом. Am J Med . 1974 г., декабрь 57(6):971-7. [Ссылка QxMD MEDLINE].
Гуллнер Х.Г., Тивари Дж.Л., Терасаки П.И., Гилл Дж.Р. младший, Барттер Ф.К. Генетическая связь между антигенами гистосовместимости (HLA) и новым синдромом семейной гипокалиемии. ИРКС Мед. наука . 1980. 8:369-370.
Гюльнер Х.Г., Барттер Ф.К., Гилл Дж.Р. младший, Дикман П.С., Уилсон К.Б., Тивари Д.Л. Сибшип с гипокалиемическим алкалозом и проксимальной почечной тубулопатией. Медицинский стажер Arch . 1983 авг. 143(8):1534-40. [Ссылка QxMD MEDLINE].
Ламбертс С.В., Полдерманс Д., Звинс М., де Йонг Ф.Х. Семейная кортизолорезистентность: дифференциально-диагностические и терапевтические аспекты. J Clin Endocrinol Metab . 1986 г., декабрь 63(6):1328-33. [Ссылка QxMD MEDLINE].
J Clin Endocrinol Metab . 1986 г., декабрь 63(6):1328-33. [Ссылка QxMD MEDLINE].
Nawata H, Sekiya K, Higuchi K, Kato K, Ibayashi H. Снижение связывания дезоксирибонуклеиновой кислоты комплексом глюкокортикоид-рецептор в культивируемых фибробластах кожи пациента с синдромом резистентности к глюкокортикоидам. J Clin Endocrinol Metab . 1987 авг. 65(2):219-226. [Ссылка QxMD MEDLINE].
Кунг А.В., Лау К.С., Фонг Г.К., Чан В. Ассоциация новых однонуклеотидных полиморфизмов в гене альфа-1 субъединицы кальциевого канала (Ca(v)1.1) и тиреотоксического периодического паралича. J Clin Endocrinol Metab . 2004 март 89(3):1340-5. [Ссылка QxMD MEDLINE].
Scholl UI, Choi M, Liu T, Ramaekers VT, Häusler MG, Grimmer J, et al. Судороги, нейросенсорная глухота, атаксия, умственная отсталость и дисбаланс электролитов (синдром SeSAME), вызванные мутациями в KCNJ10. Proc Natl Acad Sci U S A . 2009 7 апреля. 106 (14): 5842-7. [Ссылка QxMD MEDLINE]. [Полный текст].
Proc Natl Acad Sci U S A . 2009 7 апреля. 106 (14): 5842-7. [Ссылка QxMD MEDLINE]. [Полный текст].
Nilsson E, Gasparini A, Ärnlöv J, Xu H, Henriksson KM, Coresh J, et al. Заболеваемость и детерминанты гиперкалиемии и гипокалиемии в крупной системе здравоохранения. Int J Cardiol . 2017 15 окт. 245:277-284. [Ссылка QxMD MEDLINE].
Гринфельд Д., Микли Д., Куинлан Д.М., Ролофф П. Гипокалиемия у амбулаторных больных с расстройствами пищевого поведения. Am J Психиатрия . 152(1):60-3. [Ссылка QxMD MEDLINE].
Миллер К.К., Гринспун С.К., Чампа Дж. и др. Медицинские заключения у амбулаторных больных с нервной анорексией. Медицинский стажер Arch . 2005 14 марта. 165(5):561-6. [Ссылка QxMD MEDLINE].
Perazella MA, Brown E. Электролитные и кислотно-щелочные расстройства, связанные со СПИДом: этиологический обзор. J Gen Intern Med . 1994 г. 9 апреля (4): 232-6. [Ссылка QxMD MEDLINE].
Электролитные и кислотно-щелочные расстройства, связанные со СПИДом: этиологический обзор. J Gen Intern Med . 1994 г. 9 апреля (4): 232-6. [Ссылка QxMD MEDLINE].
Elisaf M, Liberopoulos E, Bairaktari E, Siamopoulos K. Гипокалиемия у больных алкоголизмом. Наркотики Алкоголь Ред. . 21(1):73-6. [Ссылка QxMD MEDLINE].
Al-Momen A, El-Mogy I. Внутрижелудочный баллон при ожирении: ретроспективная оценка переносимости и эффективности. Обес Сург . 2005 г. 15 января (1): 101-5. [Ссылка QxMD MEDLINE].
Корельяно-Ринг Л., Гоя-Нисиде К., Рангель Э.Б. Гипокалиемия при сахарном диабете. Медицина (Каунас) . 2022, 16 марта. 58 (3): [Ссылка на MEDLINE QxMD]. [Полный текст].
Marti G, Schwarz C, Leichtle AB, Fiedler GM, Arampatzis S, Exadaktylos AK, et al. Этиология и симптомы тяжелой гипокалиемии у пациентов отделения неотложной помощи. Eur J Emerg Med . 2014 21 февраля (1): 46-51. [Ссылка QxMD MEDLINE].
Этиология и симптомы тяжелой гипокалиемии у пациентов отделения неотложной помощи. Eur J Emerg Med . 2014 21 февраля (1): 46-51. [Ссылка QxMD MEDLINE].
Каннингем Дж.В., Мехра М.Р. Гипокалиемия при сердечной недостаточности: низкая или высокая точка? Eur J Prev Cardiol . 2020 22 марта. [Ссылка QxMD MEDLINE]. [Полный текст].
Makinouchi R, Machida S, Matsui K, Shibagaki Y, Imai N. Тяжелая гипокалиемия в отделении неотложной помощи: ретроспективное одноцентровое исследование. Медицинский представитель . 2022 май. 5 (3): е594. [Ссылка QxMD MEDLINE]. [Полный текст].
Coentre R, Saraiva R, Levy P. Первый эпизод психоза и гипокалиемии: отчет о болезни и обзор литературы. Clin Schizoph Relat Psychoses . 2018 26 июня. [Ссылка QxMD MEDLINE].
Wu KL, Cheng CJ, Sung CC, Tseng MH, Hsu YJ, Yang SS и др. Выявление причин хронической гипокалиемии: значение экскреции натрия и хлоридов с мочой. Am J Med . 2017 июль 130 (7): 846-855. [Ссылка QxMD MEDLINE].
Вайнштейн А.М. Математическая модель кортикальных собирательных трубочек крысы: детерминанты транстубулярного градиента калия. Am J Physiol Renal Physiol . 2001 г., июнь 280 (6): F1072-92. [Ссылка QxMD MEDLINE].
West ML, Marsden PA, Richardson RM, et al. Новый клинический подход к оценке нарушений экскреции калия. Шахтерский электролит Metab . 1986. 12(4):234-8. [Ссылка QxMD MEDLINE].
Шахтерский электролит Metab . 1986. 12(4):234-8. [Ссылка QxMD MEDLINE].
Камель К.С., Гальперин М.Л. Внутрипочечная рециркуляция мочевины приводит к более высокой скорости почечной экскреции калия: гипотеза с клиническими последствиями. Curr Opin Nephrol Hypertens . 2011 сен. 20 (5): 547-54. [Ссылка QxMD MEDLINE].
Карлайл Э.Дж., Доннелли С.М., Васуваттакул С. и др. Нюхание клея и ацидоз дистальных почечных канальцев: придерживаемся фактов. J Am Soc Нефрол . 1(8):1019-27. [Ссылка QxMD MEDLINE].
[Рекомендации] Sandau KE, Funk M, Auerbach A, et al. Обновление практических стандартов электрокардиографического мониторинга в больницах: научное заявление Американской кардиологической ассоциации. Тираж . 2017 7 ноября. 136 (19): e273-e344. [Ссылка QxMD MEDLINE]. [Полный текст].
Марилл К.А., Миллер Э.С. Гипокалиемия у женщин и терапия метадоном являются наиболее сильными некардиологическими факторами, связанными с удлинением интервала QT в условиях отделения неотложной помощи. J Электрокардиол . 2017 июль — 50 августа (4): 416-423. [Ссылка QxMD MEDLINE].
Мозер М. Диуретики и сердечно-сосудистые факторы риска. Европейское Сердце J . 1992 г., 13 декабря, Приложение G: 72-80. [Ссылка QxMD MEDLINE].
Herrmann SM, Textor SC. Диагностические критерии реноваскулярной болезни: где мы сейчас? Трансплантат нефролового диска . 2012 г. 27 июля (7): 2657-63. [Ссылка QxMD MEDLINE]. [Полный текст].
Карагианнис А., Циомалос К., Папагеоргиу А., Какафика А.И., Пагурелиас Э.Д., Анагностис П. и др. Спиронолактон против эплеренона для лечения идиопатического гиперальдостеронизма.

 5
5
 ст.
ст.
 Его концентрация в клетках в десятки раз больше, чем во внеклеточном пространстве, что необходимо для создания потенциала действия и передачи электрических импульсов.
Его концентрация в клетках в десятки раз больше, чем во внеклеточном пространстве, что необходимо для создания потенциала действия и передачи электрических импульсов. Около 10% пациентов в стационарах имеют повышенную концентрацию калия в крови. Даже незначительное повышение или понижение концентрации увеличивает риск смерти от всех причин
Около 10% пациентов в стационарах имеют повышенную концентрацию калия в крови. Даже незначительное повышение или понижение концентрации увеличивает риск смерти от всех причин